�ŋߘb��́u���^�{���b�N�V���h���[���v ���Ȃ��͑��v�H
Q1 ���^�{���b�N�V���h���[�����āA��̂ǂ������a�C�H
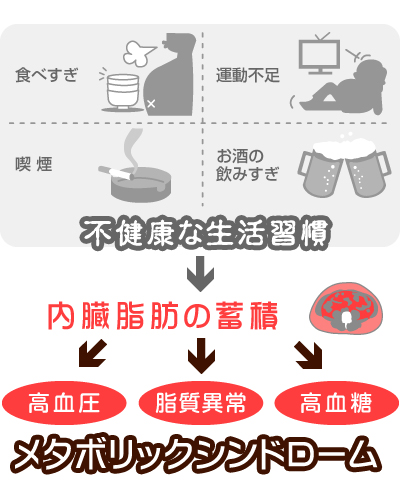
���^�{���b�N�V���h���[���Ƃ́A�H�ׂ�����^���s���Ȃǂ̐����K������������b��~�ς��邱�ƂŁA�������⎉���ُ�A�������Ƃ��������̊댯���q���Ăъo�܂��A�S�؍[�ǂ�]�����Ƃ��������Ɋւ��a�C�������N�����nj�Q�Ȃ̂ł��B
�����J���Ȃ����\��������17�N�x�������N�h�{�����ɂ��ƁA40�`74�̒j���̖�Q�l�ɂP�l�A�����ł͂T�l�ɂP�l���A���^�{���b�N�V���h���[���������^������́A�܂��͗\���R�ł���ƍl�����A���̐��͓��{�S���Ŗ�Q�O�O�O���l����Ɛ��肳��Ă��܂��B���������̐��͔N�X�����X���ɂ��邽�ߑ�͋}��v���Ă���̂ł��B
Q2 �������b�͂ǂ��������̂ŁA�Ȃ������̂ł����H
�������b�Ƃ͎�ɒ��Ԗ��ɑ��݂��鎉�b�g�D�̂��ƂŁA�牺���b�Ƃ͈قȂ肻���𗬂�錌�t�����ڊ̑��ɗ������܂��B���Ȃ킿�����얞�̕��́A�������b����������đ�ʂɊ̑��ɗ��ꍞ�ނ����łȂ��A���b�זE���番�傳��鐶���������������܂��܂Ȑ��̔������N�����Ĉ��e�����y�ڂ��̂ł��B
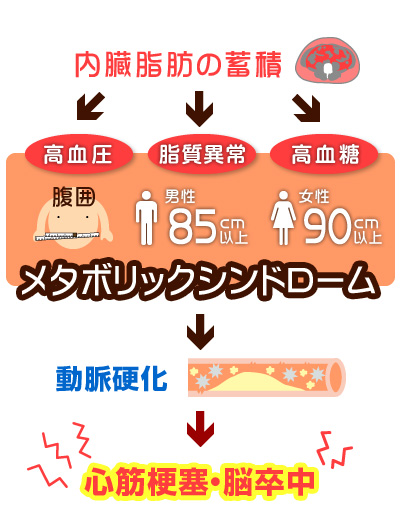
�������b�̒~�ςƗǂ����ւ������A��y�ɑ���ł���E�G�X�g���͌a���f�f�Ɏg���A�j���ł�85�p�ȏ�A�����ł�90cm�ȏオ�ڈ��ƂȂ�܂��B
Q3 ���^�{���b�N�V���h���[���̎��Âɂ��ċ����Ă��������B
���^�{���b�N�V���h���[���͐H�߂���^���s���Ƃ��������K�����痈��얞����Ղɂ��邽�߁A�K�ȐH���E�^���Ö@���s���Ĕ얞���������邱�Ƃ���{�ɂȂ�܂��B�������A���ɍ������⎉���ُ�ǁA���A�a���������Ă���l�ł͂���獇���ǂɑ���Ö@�����S�ɂȂ�܂��B

Q4 �H���E�^���Ö@����|�C���g�́H
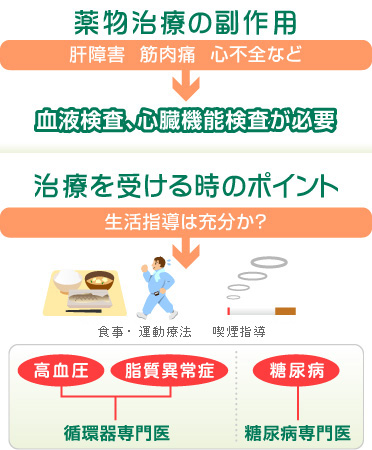
�����J���Ȃ��琶���K���a��\�h���邽�߂ɓ��퐶���ʼn��Ɏ��g�߂悢������̓I�Ɏ����� �u�H���o�����X�K�C�h�v �� �u���N�Â���̂��߂̉^����E�w�j�v �����\����A�z�[���y�[�W�Ȃǂ���ȒP�ɓ���ł��܂��B�������Q�l�ɂ��Ĉ�t��ی��t�Ƒ��k���Ȃ���i�߂�Ƃ悢�ł��傤�B
�^���Ö@�͉^�����̐S�������h���Ӗ�����A�z�����̎w�������ق������S�ł��B�܂��A�����w���Ƃ��ċ։��̎��т��d�v�ł��B
���N4������V���Ȍ��f�E�ی��w����40�`74�̔�ی��҂Ƃ��̉Ƒ��ɑ��Ďn�܂�܂��B�����ɂ̓��^�{���b�N�V���h���[���̊T�O�����A�\�h���d���������e�����荞�܂�Ă��܂��B
Q5 ���Âɂ��ċ����Ă��������B
�������A�����ُ�ǁA���A�a�̎��Â����S�ɂȂ�܂��B�������̎��Âł́A�������ʈȊO�ɂ�����ی���ʁA��Ӊ��P���ʁA�C���X������R���̗}�����ʂ����҂���郌�j���E�A���M�I�e���V���E�A���h�X�e�����n�̑j�Q���R���S�nj��ʂ����J���V�E����e�̎Ւf���S�ɂȂ�܂��B
�����ُ�ǂ̎��Âł́A���g���O���Z���h���ǂƒ�HDL�R���X�e���[�����ǂɑ��Ă̓t�B�u���[�g�n��܂�j�R�`���_�n��܂��A��LDL�R���X�e���[�����ǂɑ��Ă̓X�^�`���n��܂�W���n��܂��g���܂��B
���A�a�̎��Âł̓C���X������R�������P����r�O�A�i�C�h�n��܂ƃ`�A�]���W���n��܂��L�p�Ɗ��҂���Ă��܂��B

Q6 ���Â���ɂ����蒍�ӂ��ׂ��_�͂���܂����H
�O�L�iQ5�j�̖�܂ł͂܂�Ɋ̏�Q��ؓ��ɁA�S�s�S�Ȃǂ̏d�Ăȕ���p�������N�������Ƃ�����܂��B���Ì��ʂ��m�F�����ł�����I�Ȍ��t������S���@�\�������K�v�ɂȂ�܂��B�܂��̒��Ɉٕς���������A����x��ň�t�ɑ��k����̂��ǂ��ł��傤�B
Q7 �������A�����ُ�A���A�a�ȊO�ɂ����^�{���b�N�V���h���[���Ɗ֘A����
�@�@���ӂ��ׂ��_�͂���܂����H
�ɕ��E���A�_���ǁA�t��Q�A���������ċz�nj�Q�A��A���R�[�������b�̉��A�[���Ö������ǂȂǂɂ����ӂ���K�v������܂��B�����̕a�C�������Ă���l�͈�t�ɑ��k����̂��ǂ��ł��傤�B